睡眠時無呼吸症候群は、糖尿病などの生活習慣病、脳卒中、心筋梗塞などを引き起こします。
早期の治療によって、発症のリスクを減らせます
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が一時的に止まる、呼吸が浅くなる/弱くなる、いびきをかく、といった症状がみられ、さまざまな合併症を引き起こす疾患です。日本における潜在患者数は200~300万人とも言われていますが、就寝中に起こるため自分では気づきにくく、家族から「大きないびき」を指摘され、来院した患者さまも少なくありません。睡眠時無呼吸症候群の患者さまの多くは、日中に強い眠気を感じ、会議中にウトウトしたり、集中力が続かない、十分に寝たはずなのに疲れがとれない、といった悩みを抱えています。30代以降の男性に多い疾患ですが、女性や若い世代にも多くみられます。
睡眠時無呼吸症候群を引き起こす主な原因
肥満
喉の内側に脂肪がつくと、空気の通り道である「上気道」が狭くなり、いびきや無呼吸が起こる原因となります。無呼吸の状態では眠りが浅くなり、ホルモンバランスの乱れによって過食になりやすく、肥満が進んで悪循環に陥ることも。首のまわりに脂肪がついている人は注意が必要があります。
顔の骨格
性別や年齢、体型に関係なく、あごが小さかったり引っ込んだりしている方は気道の断面積が小さく、無呼吸になりやすいといえます。空気の通り道が曲がっていて、普段から鼻呼吸がしにくいと感じている人もいます。また、舌が大きいと、あおむけの姿勢になったときに上気道が塞がれやすく、扁桃やアデノイド(のどの奥にある)が大きい場合も、無呼吸になりやすいです。
加齢
性別に関係なく、年齢を重ねると、軟口蓋と呼ばれる鼻とのどの境の部分が垂れ下がり、気道が狭くなります。すると、いびきや無呼吸が起こりやすくなります。女性の場合、日中の疲れや眠りが浅いなどの症状が更年期障害とも似ているため、見過ごしてしまうことも多いようです。
睡眠時無呼吸がまねく様々な病気
呼吸が止まると頻脈、高血圧の状態になり、心臓に負担がかかるため、脳梗塞や心筋梗塞のリスクも高くなります。代謝機能にも影響が及ぶことから、糖尿病や高血圧などの生活習慣病を引き起こし、生命予後に大きな影響を与えることが明らかになってきています。また、運転手の睡眠時無呼吸症候群が原因とされる、居眠り運転による交通事故も多発しています。
健康な人の気道と閉塞性SAS患者の気道
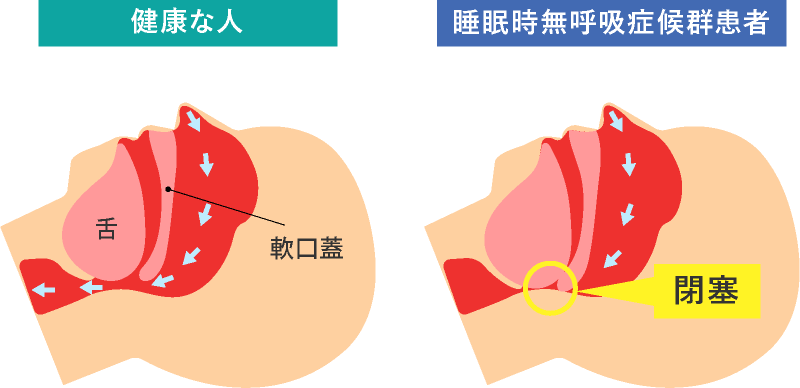
睡眠時無呼吸症候群の合併症

いびきや日中の眠気が気になる方は、一度、検査を受けることをおすすめします
日本睡眠学会より認定を受けた
専門スタッフが精密検査を行います
当法人グループには、日本睡眠学会認定検査技師が在籍し、睡眠時無呼吸症候群を詳しく検査診断できる睡眠検査施設があります。糖尿病・生活習慣病のクリニックとしては数少ない、睡眠時無呼吸症候群の専門的な治療ができる医療機関として、現在までに5,000人以上の患者さまが受診しています。
睡眠時無呼吸症候群の簡易検査から治療までの一般的な流れ
ESSアンケート
身長、体重、血圧といった基本的な検査を行うとともに、日常生活においてどれくらい眠気を感じているか、睡眠の状態はどうか、疲労感があるかなど、睡眠時無呼吸症候群の可能性があるかどうかをチェックします。
簡易検査「パルスオキシメーター」
患者さまがご自宅でひと晩、検査機器を手首に装着した状態でお休みいただきます。血液中の酸素飽和濃度を記録し、呼吸の状態を調べます。
※ SASが疑わしい場合
精密検査「睡眠脳波検査(PSG検査)」
AHI指数(睡眠1時間あたりの無呼吸・低呼吸の回数を合計した「無呼吸低呼吸指数」)のほか、就寝中の脳波や睡眠深度、呼吸運動、就寝中の体の向きなど、夜間睡眠の状態をくわしく調べます。
※専門の検査施設がある当法人グループの「みなとみらいクリニック」にて行います
※SASの診断
治療法の決定
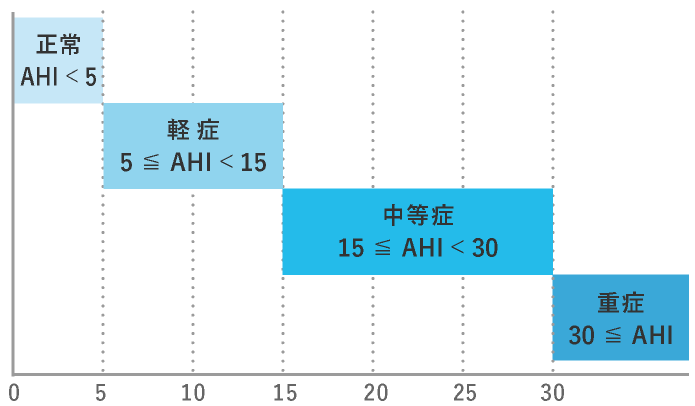
中等症以上(AHI20以上)の患者さまには効果の確認を行なったうえで、自宅で睡眠時に鼻にマスクをあてるCPAP(シーパップ)療法を行います。
※診断確定後の検査
治療検査「タイトレーション検査」
CPAPを装着した状態で、呼吸の状態や睡眠が改善するか、測定・診断します。
*PSG検査同様、みなとみらいクリニックで行います
【検査費用の目安】
睡眠脳波検査(PSG検査):
約13,000~18,000円(健康保険3割負担時)
※患者様の状態によって異なります
CPAP療法:
約5,000円/月(健康保険3割負担時)


閉塞性SASの重症度分類
睡眠の質を改善することが
からだ全体に関わる病気の発症予防につながります
CPAPは欧米や日本国内で最も普及している治療法です。鼻にかぶせたマスクから、一定の圧のかかった空気を気道へ送り込むことで閉塞部分を解放。物理的に無呼吸を防ぐ方法のため、薬を使用することなく治療を行うことができます。CPAP治療以外では、扁桃腺が大きい場合に喉を広げる手術や、軽症〜中等症の無呼吸患者さま向けに喉の隙間を広げるマウスピースがあります。
CPAP療法を適切に行い、継続していただくことが重要です
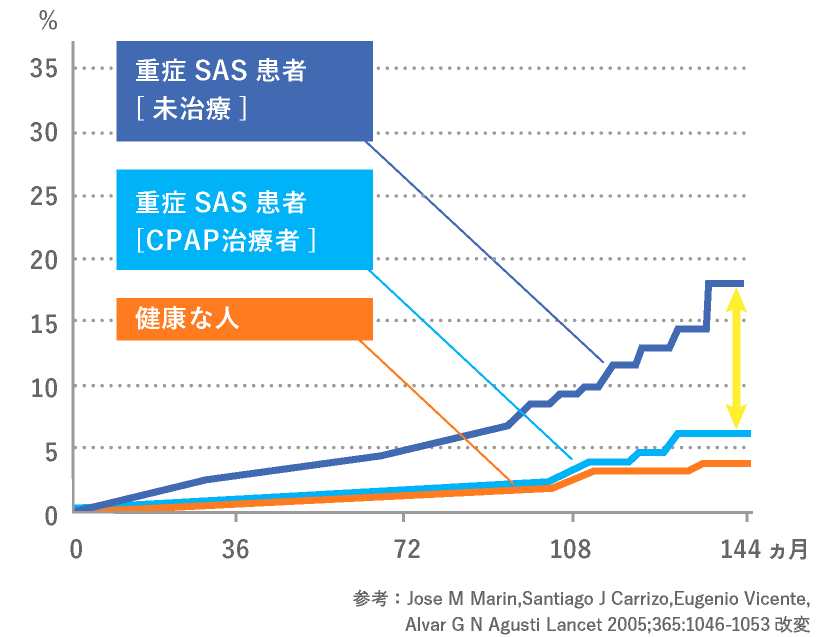
CPAP療法を適切に行うことで睡眠中の無呼吸が無くなり、睡眠の質が向上すると「日中の眠気」「集中力の向上」などの自覚症状の改善効果が期待できます。また、頻脈、高血圧、糖尿病、動脈硬化といった生活習慣病と密接に関わっており、心筋梗塞や脳卒中などの命に関わる病気の発症や進行を予防することにもつながります。
CPAP療法は睡眠時無呼吸症候群の対処療法となりますが、現在最も有効な治療方法です。治療効果を得るためには、継続して使い続けていただくことが重要です。
より良く治療を継続していただくために
定期的に治療の効果やからだの状態を確認します
十分な治療効果を得るためには、適正な空気の強さや、マスクがきちんと顔にフィットし空気もれ(リーク)がないかなど見極めることが重要です。当クリニックでは、専門スタッフが最適な空気圧の設定や適切なマスクの紹介など、患者さま一人ひとりに合うものを選びます。正しいフィッティングの仕方、CPAPの使用方法、メンテナンスについても丁寧にお伝えしています。
また、たとえ順調に治療を続けていても、季節の変わり目や体調の変化によって治療を継続することが難しくなる場合があります。そうした場合も継続してより良い治療を受けられるように、患者さまに適した治療法をご提案しますので、どんなことでも相談ください。
CPAP治療をした場合の致死心血管系イベント発生率
専門スタッフによる治療サポート
対象となる方
- 毎晩、大きないびきをかく
- 睡眠中、呼吸が止まっていると指摘された
- 日中の強い眠気がある
- 起床時に頭痛 / 頭重感がある
- 血圧が高い(早朝・夜間)
- 夜中に頻繁にトイレに行く
- 記憶力や集中力が低下する
- 夜、息苦しくて目が覚めることがある
- メタボリック症候群の傾向がある
- 生活習慣病を患っている
睡眠時無呼吸症候群(SAS)の合併疾患
高血圧、不整脈、糖尿病
睡眠時無呼吸症候群は、糖尿病と深い関連性があります。同時に治療することで、心筋梗塞や脳梗塞のリスクを減らせます
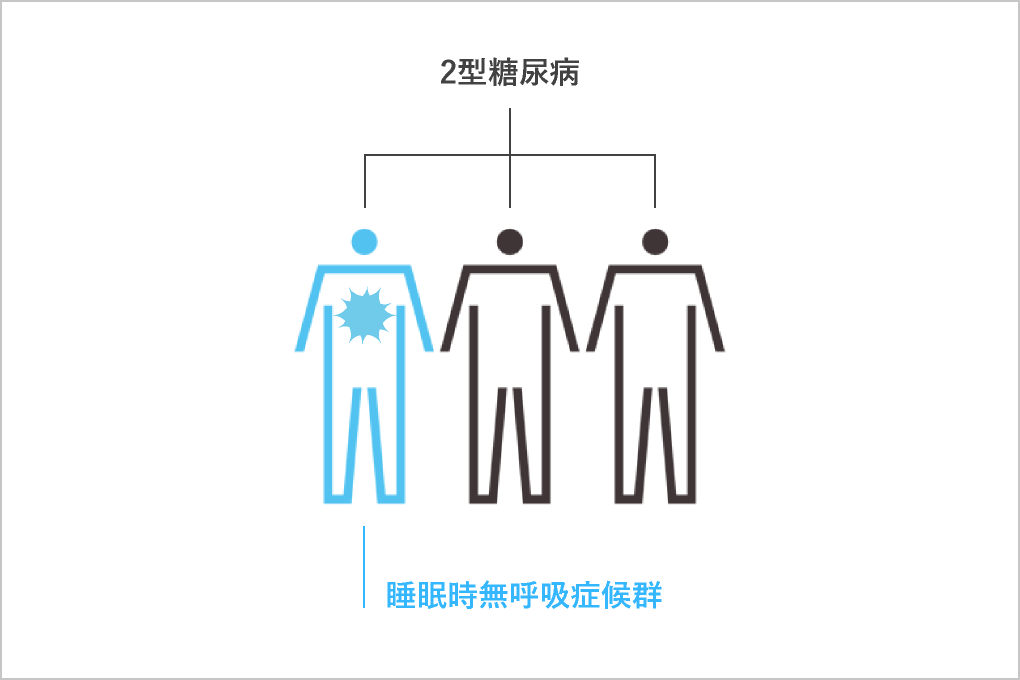
2型糖尿病患者の約3分の1が
睡眠時無呼吸症候群を合併していると考えられています
寝ている間に無呼吸が起こると、血液中の酸素量が低下して、全身に酸素が行き渡らなくなります。この状態を放置していると、脳が大きなストレスにさらされ、血糖を上昇させるホルモンが過剰に出るようになり、やがて糖尿病になると考えられています。
糖尿病と睡眠を関連づけて治療できるクリニックは日本ではまだ少ないのですが、当クリニックは2007年から研究をはじめ、治療データを積み重ねてきました。国内の2型糖尿病患者を対象とした研究※ では、体型に関係なく、患者の約3分の1が睡眠時無呼吸症候群を合併していることが明らかになっています。関連性のある2つの疾患を同時に治療することで、双方の治療効果が上がり、患者さまの安心を増やすことができます。
睡眠に関する悩みはもちろん、健診で血糖値が高いと指摘された方、すでに糖尿病の治療を受けている方も、ぜひ一度ご相談ください。
※ 当クリニック理事長の田中俊一が世話人を務める研究グループ(JEDAS /Japanese Epidemiology DM and SAS)による研究結果