糖尿病には、インスリン療法が絶対に必要な「1型糖尿病」と
飲み薬やインスリン療法を使う「2型糖尿病」があります
糖尿病の治療というと「生涯インスリン注射を打ち続けなくてはならない」というイメージを持たれている方が多いようです。
糖尿病には大きく分けて「1型」と「2型」の2種類の病型があり、それぞれ原因や治療が大きく異なります。
1型糖尿病は膵β細胞が破壊され、すい臓からインスリンほとんど出なくなるため、注射でインスリンを補う必要があります。一方、日本の約90%を占める2型糖尿病は、インスリンは出ているものの生活習慣の乱れなどにより血糖上昇が続きます(高血糖状態)。血糖値が高い状態が続くと、すい臓はインスリンを分泌しようと常に働き続け、その結果、膵β細胞が疲弊し、インスリンが出にくくなったり効きにくくなったりします。2型糖尿病の治療は、食事の見直しや運動と、場合によって内服薬やインスリン注射を使います。
糖尿病治療は日々進歩しており、SGLT2阻害薬などの新薬の登場により現在はインスリン注射を使わず内服薬で対応できることが多くなりました。
2型糖尿病で極めて血糖コントロールが悪い場合でも、治療の早期からインスリン療法を行い、ある程度すい臓の機能が回復傾向になればインスリン療法から内服療法への変更が可能なケースもあります。
当院でも、インスリン療法から内服薬のみの治療に切り替わり、経過が良好な患者さまもいらっしゃいます。
【 1型糖尿病と2型糖尿病の違い 】

適切な治療を早期に始めれば
その後の経過が大きく違ってきます
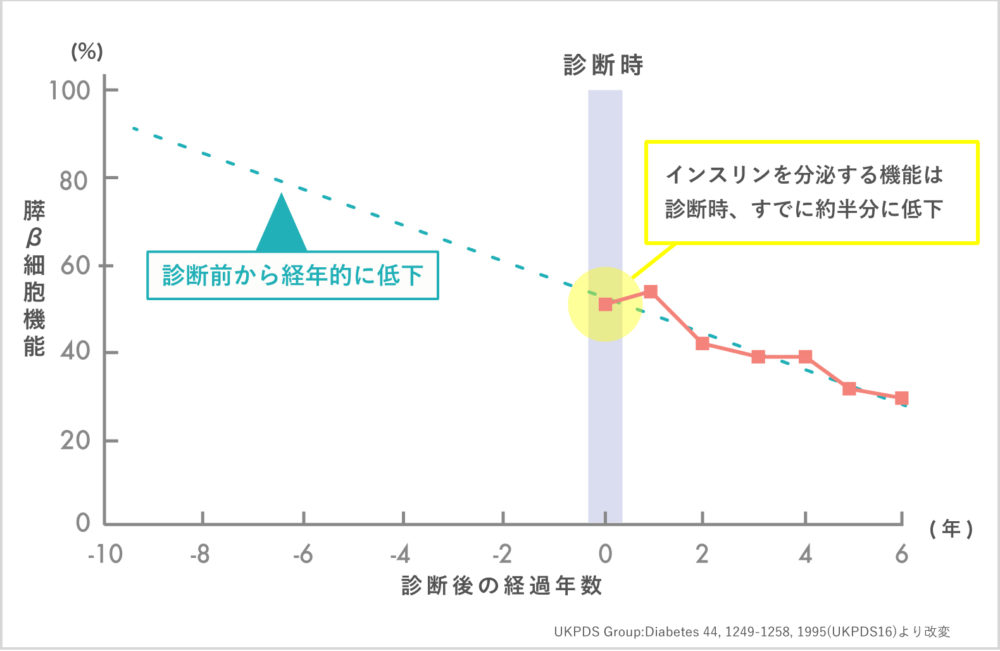
糖尿病は「診断された時点でインスリン分泌がすでに健康な人の約半分に低下している」という調査結果が報告されています。(図:2型糖尿病患者における膵β細胞機能の低下)
適切な治療を早期に始めれば始めるほど、インスリン分泌能を維持し、日常生活への負担を軽減することができます。治療に不安を感じ、受診を迷っている方は、ぜひ一度ご相談ください。
【 2型糖尿病患者におけるすい臓機能(膵β細胞機能)の低下 】